
目次
家族や友人がすでに白内障手術を終えている、という人も少なくありません。しかしいざ自分が行うとなると、不安でいろいろ調べたくなりますよね。
この記事では白内障の安全性の高さや手術の流れ、見え方に影響する眼内レンズの選び方を分かりやすく解説します。
眼内レンズとは
眼内レンズとは、白内障手術の際に、濁ってしまった水晶体の代替として目の中に挿入される人工レンズのことを指します。手術ではまず水晶体を取り除き、その後に眼内レンズを入れることで、視力の回復をサポートします。
白内障について
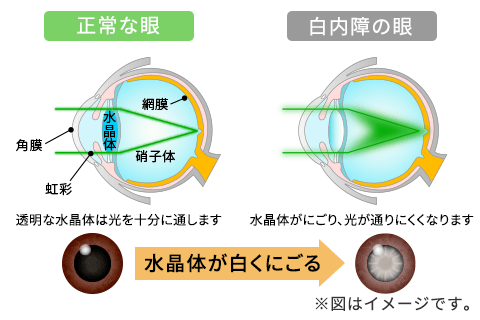
白内障は目の中の生体レンズである水晶体が濁り、光の透過性が落ちることで、かすみや視力低下、まぶしさ等を引き起こす疾患です。加齢以外にも、先天性やアトピー性、外傷性の白内障が見られます。
加齢性白内障は60代では約60~80%、80代では大部分の人がかかる病気で、治すには手術をするしかありません。
世界の推定失明人口は3,600万人で、白内障による失明は80%に相当する1,260万人です。白内障は手術で治せますが、世界的には失明原因のトップです。
他方、日本の失明原因の上位は緑内障や糖尿病網膜症などで、白内障ではありません。その理由として、しっかりとした治療体制が整っていること、医療システムが機能していることが考えられます。白内障を疑ったら、早めに眼科を受診しましょう。
眼内レンズの役割

水晶体は焦点を合わせる役割がある眼の中の重要なレンズですが、白内障手術では目の中の水晶体を取り除くため、どこを見るにも焦点が全く合わなくなってしまいます。そのため、水晶体の代わりに、人工のレンズである眼内レンズを挿入します。

眼内レンズは外部からの光を屈折させる事で焦点の距離を自由に設定できる優れものです。しかし、水晶体のようにふくらんだり縮んだりすることはありません。そのため、遠くから手元まで自在にピントを合わせることができなくなります。
乱視も矯正できる
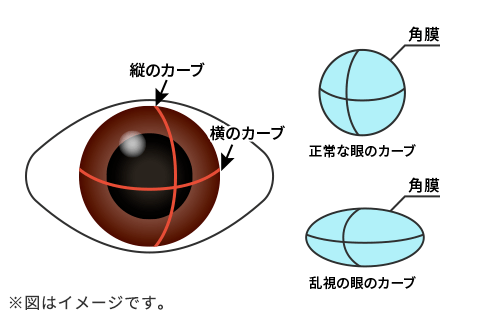
乱視矯正ができる眼内レンズをトーリック眼内レンズと言います。乱視は光の通り道である角膜や水晶体の表面が、ラグビーボールのように歪むために起こります。
トーリック眼内レンズはレンズに歪みを持たせて、角膜の歪みを打ち消す方法で乱視を矯正します。
上のイラストは角膜が歪んでいる「角膜乱視」です。同じことが水晶体にも起こり「水晶体乱視」と呼ばれます。水晶体乱視は手術によって水晶体が失われると消えるため、トーリック眼内レンズの適応になるのは角膜乱視の方です。
角膜か水晶体のどちらの由来による乱視なのか自分では分かりません。手術後に乱視が消えるのか残るのか、医師に確認しておきましょう。
眼内レンズの歴史
– 1949年に誕生
1949年に眼内レンズが登場するまで、白内障手術は水晶体を取り除いたままにするのが普通でした。イギリスのリドレー医師が、医学生から「なぜ代わりに何も入れないのか?」との質問を受けたことが、眼内レンズを研究するきっかけと言われています。
リドレー医師は第二次世界大戦後の負傷兵の目の中に、長期にわたり良好な状態で保たれている破片を発見しました。それが、粉々になったコックピットの窓の素材であるアクリル樹脂(PMMA)です。
PMMAを使った眼内レンズの研究は続き、70年代には水晶体の袋を残したまま水晶体を掘り出し、袋の中にレンズを入れる手法が確立されます。
その後、超音波が出る器具を入れて、振動によって水晶体を砕く方法が発展しました。水晶体を取り除くための切り口は、これまでの術式より小さくて済むようになったのです。しかし、眼内レンズを入れるためにはもっと大きく口を開ける必要がありました。
90年代後半以降、手術の負担を減らすため、眼内レンズ自体が進化を遂げるようになりました。折りたたみ式のシリコン製眼内レンズが登場したのです。おかげで、目の中に入れる傷口はほんのわずかで済むようになりました。
今日では、白内障手術は世界で最も安全性の高い手術として認知されています。
進化を遂げた眼内レンズの種類
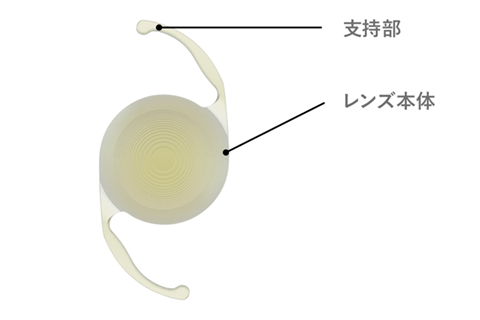
眼内レンズはもともと単焦点(焦点が一つ)のみでしたが、現在は2焦点の多焦点眼内レンズ、3焦点の多焦点眼内レンズなど、機能的なレンズが登場し、それぞれに乱視矯正用のトーリック眼内レンズもあります。
白内障手術用の眼内レンズは、本体の光学部と支えになる支持部のある、特徴的な形をしています。レンズの色はやや黄みがかっていて、これは水晶体がもともと青色光を吸収するため黄色だからです。透明なレンズより黄色いレンズの方が、術後の色味の感じ方に違和感が少なくなります。
(画像出典:わかる!白内障 / 眼内レンズって、どんなレンズなの? | 白内障で使う眼内レンズにつてご紹介。 https://www.cataract-iol.jp/lens/what/)
種類①トーリック眼内レンズ
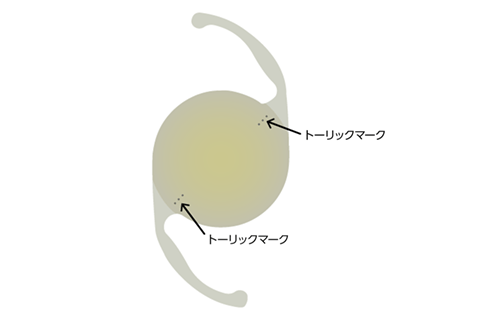
トーリック眼内レンズは乱視矯正を目的としており、レンズにトーリックマークがあるのが特徴です。
近視や遠視と違い、乱視を矯正するには角度を合わせることが重要です。角度がずれるとかえって見えにくくなるため、執刀医は細心の注意を払って眼内レンズを挿入します。
近年ではトーリックマークを正確な位置に合わせられるようなシステムも開発されています。
(画像出典:くりっくeye / トーリック眼内レンズ | 乱視軽減眼内レンズ https://clickeye.jp/disease/toric/)
種類②多焦点眼内レンズ
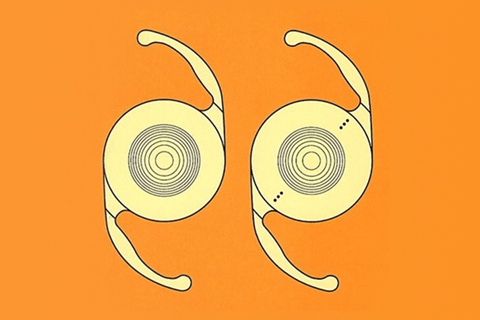
遠近両用眼内レンズを多焦点眼内レンズと言います。多焦点眼内レンズには遠と近のみの2焦点、遠中近の3焦点、焦点深度拡張型の3つのタイプがあります。
多焦点眼内レンズは遠くと近くの両方をカバーできるように設計されたもので、単焦点眼内レンズより中間距離や近くが見やすくなります。
ただし、健康保険の適用外となるため高額な費用が掛かる上、若い頃のように遠くも近くも鮮明に見えるわけではありません。多焦点眼内レンズは利用者の性格により満足度が変わることもあるため、あまり神経質な人、期待値が高い人には向かないかもしれません。
一部の多焦点眼内レンズは選定療養で対応が可能な場合もあるため、費用については眼科に相談しましょう。選定療養精度については、記事の後半で詳しく解説しています。
(画像出典:メディカルノート / 白内障の眼内レンズの種類 https://medicalnote.jp/contents/160404-018-ZB)
種類③ICL用眼内レンズ
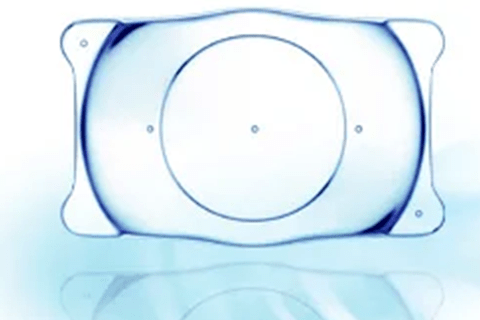
(画像出典:武蔵野タワーズゆかり眼科 / ICL 【眼内コンタクトレンズ】費用と特徴 https://yukari-ganka.jp/icl/)
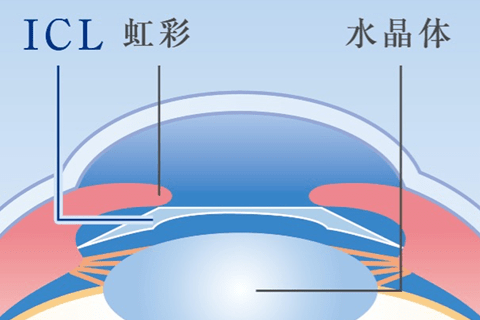
(画像出典:西眼科病院 / ICL(眼内コンタクトレンズ) https://www.nishi-ganka.or.jp/disease/disease9_2/)
ICLとは近視矯正手術の際に挿入する事ができる眼内レンズの一種で、特殊な眼内レンズを水晶体と虹彩の間に挿入します。
ICLは白内障の眼内レンズと比べても非常に薄くやわらかいです。強度近視の人が分厚いメガネをかける必要がなくなるほど、高い屈折力を持っています。
保険の効かない自費診療となるため、片目につき費用は数十万円です。しかしレーシックより角膜への負担も少なく、眼内レンズを取り出すこともできるため、安全面からも徐々に認知度は上がっています。
眼内レンズで行う手術
一般的に行われている白内障手術のやり方を紹介します。また、保険適用外の治療を保険適用と併用できる「選定療養」についても解説します。
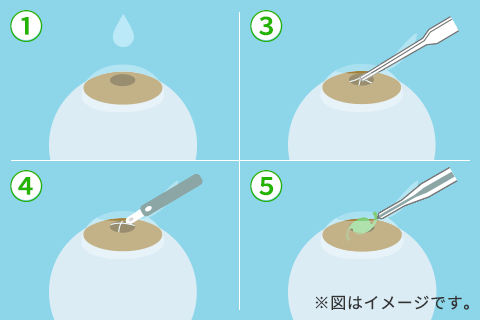
- 点眼麻酔をする
白内障手術はほとんどのケースで、使うのは点眼麻酔のみです。多くの人が無痛で手術を終えます。 - 角膜に小さな切込みを入れる
小さなナイフで角膜の付け根に切り込みを入れ、眼内レンズのための入口を作ります。 - 水晶体嚢を円状にむく
小さな器具で、水晶体が入っている袋(嚢)を円状にむきます。最も繊細な工程です。 - 水晶体を砕いて吸い取る
水晶体を砕くための細い器具を円状にむいた部分から挿し入れ、水晶体を取り除きます。 - 眼内レンズを挿入する
水晶体が入っていた袋に、眼内レンズを差し入れます。眼内レンズは折りたたまれており、目の中に入ると自然に広がり、固定されます。 - 目の中を洗って終了
最後に目の中を洗って終了です。手術時間は約10~15分です。
選定療養とは
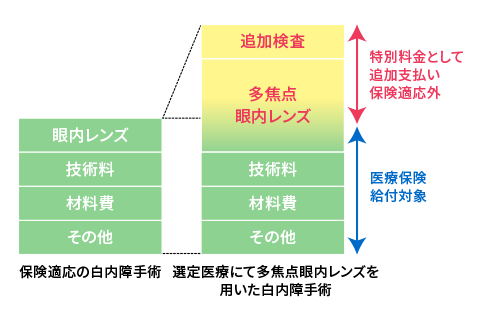
選定療養とは、追加費用を負担することで、保険適用外の治療を保険適用の治療と併せて受けることができる制度です。
2020年4月より、この選定療養という枠組みで多焦点眼内レンズを用いた白内障手術が行えるようになりました。
手術自体は通常の単焦点眼内レンズと変わらず保険適応です。選定療養制度を利用し、選ぶ眼内レンズを多焦点眼内レンズにした場合、単焦点眼内レンズとの差額を追加負担することになります。
これまでは全額自己負担だった多焦点眼内レンズの手術ですが、結果として経済的負担を軽減した形で受けられるようになりました。
なお、選定療養の対象となる多焦点眼内レンズは、国内で承認されたものに限ります。あらかじめ眼科医としっかり相談して選択していきましょう。
眼内レンズの安全性と
レンズの寿命
ほとんどの眼内レンズは厚生労働省で承認されたものであり、安全性について不安になる必要はありません。ただし、一部の眼内レンズには未承認の輸入レンズもあります。
現在、国内の主な眼内レンズはシリコンより屈折率の高いアクリル製です。アクリル製眼内レンズは耐用年数も長く、仮に劣化するとしても、人間の寿命より先だろうと言われています。
日本で眼内レンズを使った手術が始まったのは、ここ30〜40年程です。50年後にどうなっているか分かりません。しかし、乳幼児の先天性白内障の手術に眼内レンズを使うことを考えても、その安全性は高いと言えるでしょう。
自分に合った眼内レンズの
選び方
眼内レンズは何度も出し入れできるものではありません。手術前に、「術後はどんな見え方になりたいか」「どんな生活スタイルが楽か」をよく考えましょう。
見たい距離で選ぶ

「裸眼で見たい距離はどのくらいか」を基準に選ぶ方法です。
- 遠く
- 近く
- 中間
以上のどこに焦点を合わせたいか医師に伝えます。
若い頃から裸眼で遠くがよく見えていた正視・遠視の人は、遠くの距離に合わせて眼内レンズを選ぶことが多いです。一方、近視の人は近視の度合いやこれまでの過ごし方によって選択肢が増えます。
眼内レンズの度数を遠くに合わせた場合、必ず老眼鏡が必要になるため、老眼鏡を使う習慣のなかった近視の人は注意しましょう。
普段の生活習慣に合わせる

普段の生活習慣から、最も優先したい距離に応じた眼内レンズを選ぶ方法です。テレビ、読書、運転、料理、スマートフォン、パソコンなどは、すべて距離が違います。単焦点の眼内レンズではどれか一つの距離しか選べません。
合わせた距離以外のものを見る際には必ずメガネが必要になるため、遠くと近く、どちらを見る時にメガネをかける生活がいいのかを考えましょう。
ただし、たとえば裸眼でテレビが見えるように合わせた場合、運転にも読書にもそれぞれメガネが必要になる可能性があります。
今までの見え方に合わせる
強度近視の場合、弱い近視を残すよう眼内レンズを選択することが多いです。しかしあえて強い近視を残したままにすることもあります。
たとえば趣味の裁縫を15㎝の距離で行うことに慣れている場合、近視を弱めてしまうと作業がしづらくなります。あらかじめ、しっかりと要望を伝えるようにしてください。
遠視の人が眼内レンズをこれまでと同じ遠視に合わせることはまずありません。遠視は近視と違い、選択するメリットがないためです。
まとめ
白内障手術は世界的にも安全性の高い手術であり、日本において、白内障で失明することはほとんどないでしょう。
程度の差はありますが、白内障は80代以上で大部分の人がかかる病気です。白内障と診断されてもいたずらに怖がる必要はありません。
白内障の種類や生活習慣の違い、基礎疾患の有無などにより、進行の程度にはかなり個人差があります。医師の指示通り、定期的に眼科を受診しましょう。
選べる眼内レンズの種類もたくさんあるため、手術後の生活を楽しみにするのもいいですね。
眼とメガネの情報なら眼とメガネの情報室 みるラボ
眼とメガネの情報室 みるラボでは眼とメガネの「知りたい!」を解決する情報が満載です。
視力低下を訴える疾患は白内障だけではありません。ドライアイや眼精疲労から脳内の病変まで、その原因はさまざまです。こちらの記事で気になる症状を確認しましょう。
白内障が出始める年齢は老眼との付き合いが必要な年齢でもあります。白内障と診断を受けていても、老眼鏡をかければ格段に近くが見やすくなることがあるのです。老眼の症状や予防法などを確認し、少しでも快適な生活を送れるよう対処しましょう。






















